本文转载自《临床实验室》杂志,作者:谷德健 陈蓉蓉 贾婿 高瑞 苏建荣
感染性疾病的发病率和死亡率均位居全球前十位,严重威胁着人类的生命和健康[1]。从临床样本中鉴定出病原体是指导感染疾病治疗和管理策略的关键。目前多种传统诊断技术应用于病原学诊断,包括微生物培养、病原特异性抗原抗体检测以及微生物核酸(DNA或RNA)的分子鉴定[2]。然而,病原微生物种类繁多,临床传统方法通量低,传统培养方法耗时长,仍有约50%感染患者的病原诊断困难[3]。高通量测序技术也称下一代测序技术(Next Generation Sequencing,NGS)在临床病原体检测中的应用显示出巨大的潜力。其中,基于NGS鉴别临床病原微生物的主要方法有:宏基因组测序(metagenomics next-generation sequencing,mNGS)和靶向测序(targeted NGS, tNGS)。mNGS技术,是一种无偏性、无需预设的,借助二代/三代测序平台直接从样本中检测所有潜在病原体(细菌、病毒、真菌和寄生虫)核酸序列的技术。tNGS技术是基于NGS的靶向富集(Target enrichment)的测序技术,通过超多重PCR扩增或杂交捕获技术富集待测样本中几十种至几百种已知病原微生物及其毒力和/或耐药基因,进而进行基于NGS的高通量多病原平行检测。本文将对mNGS和tNGS技术在病原微生物检测中的价值和局限,优势和不足等进行剖析。
一、mNGS技术在病原微生物检测中的价值和局限
迄今为止,多项研究已经证实了mNGS在临床和公共卫生中的应用前景。2013年C.Y.Chiu教授团队首次成功应用mNGS技术在一位不明原因发热的男孩样本中鉴定出钩端螺旋体[4],准确的病原学诊断带来了精准的抗菌药物治疗,最终使患者顺利康复。2019年Blauwkamp等人探究了mNGS用于脓毒症患者的检测,血培养鉴定出18.1%的微生物,而mNGS能检出48.6%,且保持了92.9%的敏感性和62.7%的特异性[5],与血培养的一致性达到了93.6%。急性传染病精准诊断(PDAID)研究招募了204名特发性脑膜炎、脑炎或脊髓炎患者,发现mNGS与传统检测方法的阴性一致率为98%,并且mNGS将疾病的诊断率提升了22%[6]。一项针对不明原因发热儿童的病因学研究证实,通过mNGS明确病因可避免不必要的抗菌药物的使用[7]。综上所述,目前mNGS在呼吸道感染、骨和关节感染、复杂和非典型感染及免疫抑制等特殊人群中被广泛应用[3],为不明原因发热、反复感染、神经系统感染、血流感染及眼部感染患者的病原学鉴定提供了解决方案[8, 9],也可作为急危重症感染患者、罕见病原感染患者的病原筛查技术[10]。
1. mNGS技术在临床病原微生物检测中的价值:无需预设、可覆盖广泛的病原微生物助力新发、罕见、难检病原的鉴定。
(1)传统检测方法只能检测已知病原,检测通量有限,对于临床医生的经验依赖性大,这使得新发/罕见病原体感染的诊断成为了挑战。mNGS通过对样本中所有核酸进行测序,从而实现广泛无偏的病原微生物检测。这为临床上不明原因的感染、罕见致病菌病原鉴定提供了可能。例如,2019年12月,我国湖北省武汉市出现了严重的不明原因肺炎。仅耗时3个月通过mNGS确定了新型的冠状病毒(SARS-CoV-2)是引起肺炎的原因[11]。鹦鹉热衣原体感染的患者会出现不同程度的肺炎,但是传统方法检测鹦鹉热衣原体不仅耗时长且敏感性低,对此类病原的感染诊断较为困难。Gu等人近期报道了5例通过mNGS方法诊断了鹦鹉热衣原体肺炎,使得患者很快从针对性抗菌药物治疗中获益[12]。除病毒之外,仍有部分病原体难以培养或需要较长培养时间,是传统方法下的难检病原。mNGS作为一种不依赖于培养的检测方法,可以在更短的时间内实现对这些难检病原的检测。苗等人在561名急性或慢性感染患者队列中评估了mNGS的临床实践表现,研究证实mNGS的敏感性为50.7%,特异性为85.7%。并且,mNGS检出苛养菌的能力优于培养,尤其是对于结核分枝杆菌、病毒、厌氧菌和真菌[13]。一项评估mNGS检测结核分枝杆菌可行性的研究表明,mNGS只需要3天就可以识别出67.23%(80/119)的感染病例,而传统方法只能检测到49.58%(59/119)的感染病例,并且部分需要90多天的培养。在快速检测同时mNGS与Xpert和传统培养表现出检测结核分枝杆菌相似的敏感性(47.92% vs 45.83%,46.81%)[14]。
(2)mNGS检测经抗菌药物治疗患者,混合感染患者具有优势:经验性使用抗菌药物在急性重症感染患者的治疗中仍比较普遍,但是带来的问题是可能会影响传统方法(例如培养)鉴定病原体的敏感性[15]。由于mNGS技术并不依赖于活菌,而是基于微生物核酸的检测,因此受先前抗菌药物治疗暴露的影响相对较小。苗等人通过对561名急性或慢性感染患者的队列研究发现,在接受过抗菌药物治疗的患者中mNGS的检出敏感性显著高于培养(52.7% vs 34.4%),而接受和未接受过抗菌药物治疗的患者mNGS检出结果相近[13]。一项mNGS用于疑似中枢神经感染病原检测的研究表明,抗菌药物治疗后,mNGS依旧可以检出部分病原体,mNGS在经过抗菌药物治疗患者的敏感性为66.67%,相对于未经抗菌药物治疗患者的90%的敏感性稍低[16]。免疫功能低下人群的感染通常更加复杂,感染的后果也更加严重。免疫功能低下的患者更容易出现混合感染,有研究证实mNGS在混合感染诊断方面有明显优势。一项回顾性研究基于55名肺部混合感染的患者评估了mNGS的检测性能,研究发现mNGS诊断混合感染的敏感度高于常规检测(97.2% vs 13.9%),但特异性低于常规检测(63.2% vs 94.7%)[17]。
2. mNGS广泛应用于病原检测的局限:mNGS用于临床微生物检测具有独特优势,在临床应用已比较普及,但其检测某些苛养/难检/低载量微生物能力还需要提升,宽谱的微生物覆盖导致mNGS结果解读也存在着巨大的挑战。
(1)mNGS检测某些苛养/难检/低载量微生物能力还需要提升:mNGS通过对样本中所有核酸进行测序,从而实现广泛无偏的病原微生物检测。微生物序列数(reads)是支撑病原微生物被正确鉴定的关键,序列数是指检测到的短DNA序列的数目,某个特定病原体的序列数与样本中该微生物的数量正相关,但同时也受测序数据量、病原基因组大小、病原基因组特异性序列比例,病原核酸提取难度以及人类宿主核酸占比等影响。由于人类基因组远大于微生物基因组,样本中宿主细胞数通常也远高于微生物细胞,因此,宿主核酸占比是影响mNGS病原微生物正确鉴定的最重要因素。宿主的核酸占比在不同样本中有差异,不同样本间宿主核酸占比在80%-99%[8, 18]。去除宿主核酸是目前正在探索的、提升mNGS检测能力的一种技术方案。目前有多种去除/降低样本中宿主核酸的方法在研,包括离心或过滤等物理方法[19, 20]、化学试剂的差异裂解等化学法[21]以及基于CRISPR-Cas9方法的选择性杂交去除法等[22]。但是这些方法都会在一定程度上损失部分病原体[23]。此外,去宿主过程中使用额外的试剂,可能增加外源性背景污染的风险[2]。不同样本的宿主细胞占比的复杂性也增加了去宿主核酸的难度。对于宿主核酸的去除方法,目前还没有比较有效可行的方法和标准。
除去宿主核酸占比这个因素,病原自身特征如:基因组小或低载量高致病性的微生物也是影响检测性能的重要因素。一项基于mNGS检测病毒的研究中发现,基于mNGS方法检测到的10种病毒的支持reads大部分在10条以下,病毒平均的基因组覆盖度约2%[24]。在如此低的基因组覆盖度下,支持reads数变得十分重要。但是有些病毒的载量有限,一项研究儿童脑炎星状病毒的研究,在mNGS测序数据量达到134M时,仅检测到1600条(0.0012%)星状病毒的reads[18]。另外,如人类免疫缺陷病毒、寨卡病毒、呼吸道合胞病毒等RNA病毒同样也存在载量的问题。由于某些逆转录病毒与人类转录元件的相似性,当检出reads较少时,无法很好地进行二者的区分导致无法准确报出[25]。
此外,一些具有较厚细胞壁的病原体如真菌和胞内菌,可能会因为较低的核酸提取效率从而导致检测输入的微生物核酸载量降低,影响检测性能[18]。基于此,目前mNGS在真菌检测的应用上还存在一些争议。王等人通过mNGS分析了21例真菌性肺炎患者,mNGS检出19例,但研究发现mNGS在检测隐球菌上并未表现出优势[26]。方等人的另一项研究中也提出mNGS在检测真菌方面与传统方法各有优劣,传统检测方法对白色念珠菌和热带念珠菌的检出性能较好,而mNGS对曲霉菌的检出性能较好[27]。另外一项mNGS用于脑膜炎患者的检测研究中,虽然mNGS和传统检测表现出较高的一致性,但仍存在漏检患者。漏检患者的mNGS中有牛分枝杆菌、结核分枝杆菌、新型隐球菌等微生物检出,但是丰度未达到预先确定的报告阈值[28]。为了不漏检一些致病性微生物,如结核分枝杆菌、军团菌,一般这些微生物都特殊设置了较低的报出阈值[24, 25]。但是,如此低的阈值下,也会使得临床判断和决策变得困难[10]。
(2)宽谱的微生物覆盖导致mNGS结果解读是一项巨大的挑战:mNGS理论上可以检测所有目前已知的约8000余种甚至目前未知基因组序列的病原体。因而,mNGS检测结果中,环境、试剂、容器中的微生物污染,以及在人体内定植等大量非病原微生物和致病微生物的检测信号混合在一起[29]。这要求在mNGS生信分析过程中不仅要构建包含所有病原微生物的数据库,还需要构建相关的数据库用于过滤[30]。考虑到不同微生物的致病性和致病条件,mNGS需要设定个性化的报出阈值[3]。如结核分枝杆菌、鼠疫耶尔森菌及流行性出血热病毒等高致病但低病原载量的病原体专家共识建议,在排除污染的前提下,即使检出1条序列也应视为阳性[13, 31-33]。即便如此,mNGS报出的微生物数量也在5-20个,这使得mNGS的临床解读具有巨大的挑战,需要大量的临床、病原微生物诊断和专业经验[3],需要考虑临床整体情况[5],这通常需要一个专业的多学科团队来完成[34]。
二、tNGS技术在病原微生物检测中的优势和不足
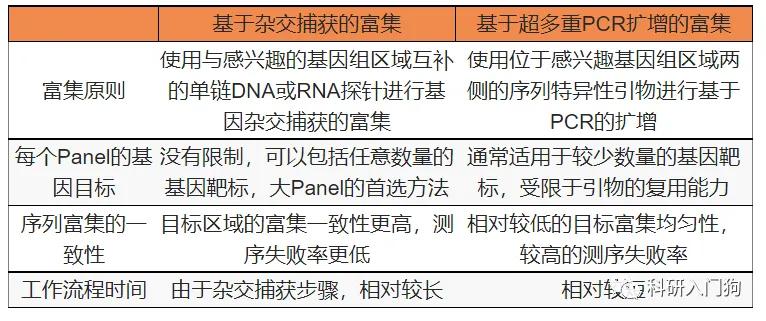
tNGS技术是基于NGS的靶向富集(Target enrichment)的测序技术。在病原检测上,通过超多重PCR扩增或杂交捕获技术富集待测样本中几十种至几百种已知病原微生物(特别是低浓度的病原微生物)及其毒力和/或耐药基因,进而进行基于NGS的高通量多病原平行检测。靶向富集是tNGS技术的关键环节,通过对目标基因组区域(regions of interest,ROI)进行富集[35],确保ROI区域有足够的测序深度和覆盖度,进而成功地识别目标病原体。相对于mNGS技术,tNGS可将微生物核酸进行几十乃至上万倍的富集。目前国内外tNGS技术的靶向富集策略主要分为两种:基于超多重PCR扩增的tNGS和基于杂交捕获的tNGS[35]。tNGS技术在疾病检测领域特别是肿瘤基因检测领域已广为流行,但在病原微生物检测中的应用尚处于起步阶段,且相关研究文献较少,本部分主要阐述tNGS靶向富集策略、技术优势、技术难点等方面。
1. tNGS靶向富集策略:tNGS的两种主要靶向富集方法中,杂交捕获靶向测序主要是利用探针杂交富集目标片段,适用于基因组目标区域的全面检测。目前应用的主要是液相杂交捕获测序,即基于碱基互补配对原理,设计合成核酸探针,对DNA文库进行基于液相环境的目标区域杂交富集,并进行测序。对于杂交捕获测序,会涉及到探针序列设计、目标病原体的选择、精细化数据库的构建等多个技术开发难点。在探针设计时,需要评估覆盖位置的序列特征,如果探针有很多落在重复序列区,或者高拷贝序列区,则探针会结合较多的非目标区域。设计更加特异性的探针则可以有效减少非特异序列的结合,提升捕获特异性。另外,病原基因组探针的覆盖度,能否均匀识别病原基因组区段;探针能否准确识别/区分近缘物种,特异性序列marker覆盖度如何;在同一病原不同亚型(株系)间,多种参考基因组如何选择等众多问题均需综合考量。
超多重PCR靶向测序即针对感兴趣的目标区域,设计多重PCR引物进行扩增富集并进行测序的技术。通常适用于检测几十到几千个位点,或几十kb以下的区域。其核心是引物设计,先通过PCR扩展富集目标片段,再进行文库构建,适用于研究的目标区域相对较小,对于拷贝数较低的模板DNA,可产生足够数量用于测序的扩增子,这种方法能明显提高效率,节约时间,降低经济成本,难点在于多对引物间存在互相干扰和非特异性扩增等问题。也有研究表明,基于杂交捕获的tNGS技术比基于扩增子的方法具有更好的均一性,偏好性弱,可能会更客观的反应样本中病原的真实含量[26],但技术开发比超多重PCR扩增方法难度更大且检测流程更复杂。两种方法之间的主要差异见表1。
表1.杂交捕获靶向测序和超多重PCR靶向测序的富集方法主要差异比较
2. tNGS的技术优势:几项研究通过头对头比较mNGS和tNGS,也证实tNGS临床应用的可行性。近期一项在呼吸道感染患者BALF样本的mNGS和tNGS的比较研究表明,在数据量仅为mNGS的1/3的情况下,tNGS展现出与mNGS相似的微生物检出限(limit-of-detection,LoD)。该研究覆盖280种病原微生物的tNGS检测,检测的性能表现与mNGS相当。通过tNGS与传统检测方法相比,在呼吸道感染中的准确率为65.6%;而mNGS在同样队列中的准确率为67.1%[36]。无独有偶,在另一项报道中,在肺部感染的患者中,通过覆盖150多种微生物的tNGS展示出与mNGS相近的检出率(82.17% vs 86.51%),同时也发现在细菌、真菌和病毒,两种技术的检出率表现一致[37]。
(1)富集增加目标微生物检测覆盖,提升检测可信度:tNGS技术通过靶向富集目标病原体核酸序列,可以特异性增加测序数据中目标病原体序列的数量和比例,提高对目标微生物检测的reads数和覆盖度[2]。tNGS的靶向富集,即使在不去除宿主的条件下,也可以特异性增加微生物核酸的比例。一项研究比较了去除宿主核酸和病毒靶向捕获增强两种方法对mNGS检测病毒能力的提升,研究发现通过靶向捕获可以增加90%的病毒核酸的载量,但是去除宿主核酸方法的效果波动较大[38]。赵等人的一项研究中,比较了基于核糖体RNA富集的tNGS与mNGS,研究中发现在样本中微生物核酸的占比提高了7倍,无论是病毒还是真菌或耐药基因,tNGS的检出结果与临床一致性高[25]。tNGS在富集后,能提升苛养和低载量病原的载量和覆盖度,提升检测可信度。Todd等人比较了基于mNGS和针对病毒捕获的tNGS在检测病毒上的差异。研究发现,不明原因发热的患儿样本中,捕获后检出病毒的reads数增加了674倍,病毒基因组的覆盖度从2.1%提升到了83.2%,得益于覆盖度的提升,捕获的tNGS可以用于分析基因组变异度高达58%的指环病毒[24]。另一项在肺部感染的患者中比较tNGS和mNGS的检测结果的研究中,tNGS中检出更多的结核杆菌混合感染,比mNGS中多了一倍[37]。综上所述,针对靶向范围内微生物,tNGS的靶向富集能提升微生物对应的序列数,有助于微生物可信检出。
(2)tNGS可稳定的进行耐药或毒力基因的检测:测序技术的发展使人们对微生物菌株基因型、毒力、耐药基因和系统遗传背景有了较深入的了解。Mason等通过全基因组测序分析了1379个金黄色葡萄球菌分离株的耐药基因数据。并发现耐药基因型与表型之间的相关性可高达98.3%[39]。对于耐药基因检测方面,以mecA、KPC等基因为代表性的耐药,通常只需要鉴别病原感染样本中是否存在耐药型别,但难点在于如何将耐药基因与致病病原相结合,考虑到耐药基因的复杂性,结合致病菌解读耐药和毒力基因是有必要的;另一方面,以结核菌的耐药为代表性的基因改变,需要精确到突变位点[40]。《宏基因组测序病原微生物检测生物信息学分析规范化管理专家共识》中指出,mNGS因其得到的微生物测序序列数不足样本总序列的5%,特异性序列覆盖度不到微生物基因组1%,在这种情况下进行耐药基因、毒力岛基因、转录组及代谢通路分析几乎不可能[32]。因此,mNGS技术对耐药和毒力基因检测存在局限性[2]。
tNGS技术可以针对耐药/毒力基因进行目标区域富集,确保准确稳定的检出。在一项基于201个呼吸道样本的tNGS用于病原微生物和耐药基因检测分析的探究研究中发现,tNGS报出的53.8%的耐药相关基因与临床药敏检测一致[36]。但需要考虑同一耐药基因在不同微生物产生的耐药效果不同。在上述研究中,研究发现多个携带与产碳青霉烯酶相关的OXA耐药基因的铜绿假单胞菌,但是临床药敏分析中并未发现这些微生物的耐药表型[36]。因此在靶向目标耐药/毒力基因时,需考虑同一基因的不同突变类型,产生的耐药效果不同,实现耐药/毒力基因的全覆盖。
(3)tNGS检测因目标病原体设定范围明确,可以显著简化解读流程:在mNGS和tNGS的对比研究中发现,基于mNGS检测样本单次报出的病原数量在4-24个,而tNGS报出集中在1-2个[36]。在病原微生物数据库构建方面,相较于mNGS数据库的几万种微生物的“大而全”,tNGS数据库可更加聚焦几十至几百种目标病原体,更加深入细致地区分不同亚种和亚型。研究表明,生信自动分析阶段,mNGS中96.8%的检测结果被判读为背景微生物,而在tNGS中这项比例为75.2%[36]。即便如此,tNGS数据库的精细设计也是复杂且有必要的。数据库的精细设计可以保证靶向检测范围内病原微生物的准确筛查,尤其是对于罕见和苛养微生物的覆盖度,同时对于常见致病菌还要精细到种水平的鉴别上。在tNGS和mNGS的对比研究中,两种方法都检测到了卡氏肺孢子菌(P. carinii),但是考虑到它并非人类致病微生物均未报告。但是在tNGS中检出的新型隐球菌被错误的识别为格特隐球菌[36]。这表明tNGS生信数据库的精细化、专业化的设计在病原识别中是至关重要的。
3. tNGS临床应用的不足:tNGS的检测panel是依据已知病原设计的,因此tNGS不适用于新发病原的检测。尽管理论上panel可以纳入了几十乃至几百种病原体,但可能仍需要结合临床实际应用场景进行针对性的panel设计,如果感染病原体本身不在Panel的设计范围内,则无法检出。近期tNGS和mNGS的比较研究中报道,mNGS中检出大量的人类疱疹病毒,但tNGS的病原检测范围并未包含该病毒故tNGS中并未报道;除此之外,mNGS还在tNGS的检测范围外检出了8种细菌,2种寄生虫,5种病毒和5种真菌[37]。
三、mNGS与tNGS临床应用展望
mNGS技术通过对临床标本进行宏基因组测序,可以无偏向性地检出标本中的多种病原微生物(包括病毒、细菌、真菌和寄生虫),越来越多的临床研究及特殊病原体感染案例报道肯定了mNGS在感染性疾病辅助诊断中的价值。目前,mNGS主要应用于怀疑感染的急危重症、常规检测阴性但怀疑感染等疑难重症的患者。考虑到价格和解读难度等问题,mNGS暂时不适合应用于常规感染的初步筛查。tNGS针对临床初筛需求设计panel,覆盖常见病原体;同时通过靶向扩增针对性提升病原体的检出可信度。该技术有望填补传统分子检测和mNGS之间的需求空白。因此,tNGS在临床检验领域正受到越来越多的关注。
当然,随着NGS技术在感染性疾病精准诊疗上的应用,对于mNGS和tNGS检测的技术优化和应用规范化的推进是必要的。在技术层面,自动化流程以及准确且更快速的测序仪可能是mNGS和tNGS技术转化的两大发力点;在应用层面,mNGS和tNGS都需要进一步明确临床使用场景,并根据临床应用场景明确检测样本类型,目标病原范围,阳性判断值,以及产品配套使用的数据库。未来基于传统检测、tNGS和mNGS的小、中、大覆盖范围的病原检测方法将更有效、更精准的服务于临床的精准诊疗。
参考文献
Lozano, R, et al. Global and regional mortality from 235 causes of death for 20 age groups in 1990 and 2010: a systematic analysis for the Global Burden of Disease Study 2010. Lancet, 2012. 380(9859): p. 2095-128.
Chiu CY,Miller SA. Clinical metagenomics. Nat Rev Genet, 2019. 20(6): p. 341-355.
Li N, et al. High-throughput metagenomics for Identification of pathogens in the clinical settings. Small Methods, 2021. 5(1): p. 2000792.
本公司产品推荐:
1.161040-25-1 https://www.bicbiotech.com/product_detail.php?id=5505
2.2195389-90-1 https://www.bicbiotech.com/product_detail.php?id=5506
3.2241432-85-7 https://www.bicbiotech.com/product_detail.php?id=5507
4.2361327-06-0 https://www.bicbiotech.com/product_detail.php?id=5508
5.104700-86-9 https://www.bicbiotech.com/product_detail.php?id=5509




