引言:7月13日,据Street Insider报道,传奇生物近日收到并购邀约,并聘请投资银行Centerview Partners帮助其董事会审查收购要约和其他选择。在去年底阿斯利康12亿美元收购亘喜生物的交易中,Centerview Partners是亘喜生物的独家财务顾问,促使最终交易溢价62%。受此消息影响,截至当日美股收盘,传奇生物股价涨超12%,市值达99.11亿美元。按照业内猜测,以30%-50%的溢价来算,此次交易收购价或将在130亿-150亿美元之间。这或将促成截至目前中国最大biotech并购案的诞生。

CAR-T细胞疗法概述
CAR-T 概念:CAR-T细胞,即嵌合抗原受体T细胞,是一种通过基因改造的免疫细胞,可主动追踪和消灭血液系统恶性肿瘤。通过引入CAR基因,T细胞获得了识别癌细胞的能力,从而实现了高度特异性的靶向攻击。经典的嵌合抗原受体CAR(chimeric antigen receptor)往往由单链抗体、铰链区、跨膜区、胞内信号结构域顺序连接组成。
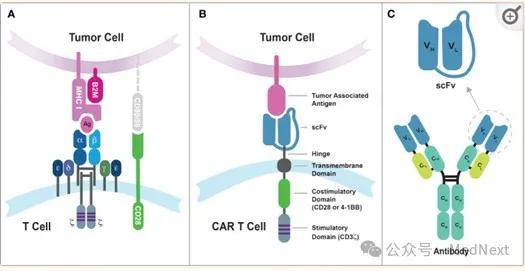
CAR-T细胞结构
CAR-T细胞治疗通过基因修饰技术,将带有特异性抗原识别结构域及T细胞激活信号的遗传物质转入T细胞,使T细胞直接与肿瘤细胞表面的特异性抗原相结合而被激活,通过释放穿孔素、颗粒酶等直接杀伤肿瘤细胞,同时还通过释放细胞因子募集人体内源性免疫细胞杀伤肿瘤细胞,从而实现了高度特异性的靶向攻击,而且还可形成免疫记忆T细胞,从而获得特异性的抗肿瘤长效机制。这种治疗方法已在淋巴瘤、白血病和多发性骨髓瘤等血液肿瘤中取得成功,为患者带来了新的希望。
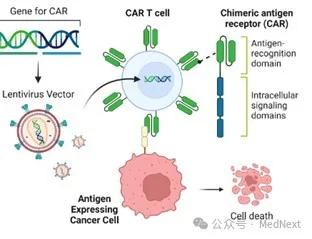
CAR-T细胞作用机制
CAR-T发展历程:CAR-T细胞疗法自上世纪 80年末由 Gross 等提出,至今已有 30 余年的发展历程。随着 CAR 胞内结构域改进,历经五代技术更迭,目前全球获批上市的所有CAR-T产品均为第二代CAR-T,如Novartis公司的Kymriah,Gilead/Kite公司的Yescatra、Tecartus等,第三、四、五代 CAR-T以及多特异性CAR-T仍在研发中。
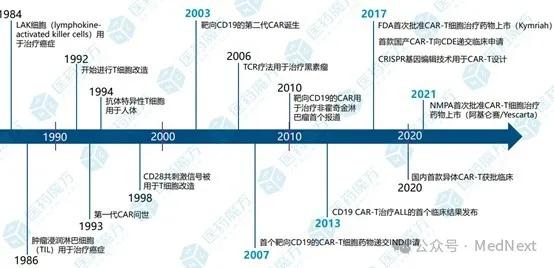
1986年,Steven A. Rosenberg 第一次在一位晚期的黑色素瘤患者手术切下来的肿瘤组织里发现小部分肿瘤浸润性淋巴细胞(TILs)于是,Rosenberg 将分离出来的T细胞进行体外扩增,极大的增加其数量,然后再回输到患者体内,并在回输完成后分次给患者注射大剂量IL-2来增强效应性T细胞的杀伤力,结果发现,这种治疗方法的有效率达到了40%。后来,这种疗法被称为过继性细胞免疫疗法,并基于此发展了后来的LAK细胞疗法。
1993年,以色列科学家Zelig Eshhar想到,与其被动等待APC找到肿瘤抗原,为什么不主动给T细胞装上一个能够识别肿瘤细胞特异性抗原的受体,基因工程技术的发展使得这种想法具有了可操作性。Eshhar首先找到一个合适的TAA,然后给T细胞装上对应的scFv,他将这种经过基因修饰的T细胞叫做T-bodies,这就是CAR-T的雏形。然而,因为缺乏共刺激信号,T细胞往往会未老先衰,所以第一代CAR-T的试验基本上是失败的。
2003年宾夕法尼亚大学的 Carl H. June 团队最终在CAR-T的治疗和应用上拔得头筹。他们设计了以CD19为靶点,4-1BB做共刺激结构域的第二代CAR-T。
2012年,6岁女孩Emily Whitehead在经历过急性淋巴性白血病两次复发后,加入了诺华CTL019疗法的 I 期临床试验。由此,Emily成为了第一个CAR-T疗法治愈的儿童白血病患儿,她的例子也让CAR-T疗法瞬间受到了极大的关注。
2017年衍生的CTL-019疗法获得FDA批准后成为全世界第一个上市的CAR-T产品—Kymriah
CAR-T细胞疗法竞争格局
市场空间:自 2017 年CAR-T产品首次获批上市以来,全球CAR-T治疗的市场规模一直在迅速扩大。重磅产品Kymriah及Yescarta销售的快速增长已证实CAR-T在治疗各种血液恶性肿瘤方面的疗效和可行性,有望推动更多针对其他适应症的CAR-T疗法的开发,开辟新的市场机会。
由于CAR-T细胞疗法在治疗血液瘤方面未被满足医疗需求的巨大潜力以及该疗法的可负担性提高等因素,据Frost & Sullivan预测,按销售价值计,全球CAR-T市根据Frost & Sullivan预测,2024年全球CAR-T市场将达到约66亿美元(2019年~2024年的复合年增长率为55.0%);2030年将达至218亿美元(2024年~2030年的复合年增长率为22.1%)。

上市及在研药物:目前,NMPA共批准了两款 CAR-T产品上市(阿基仑赛注射液、瑞基奥仑赛注射液)。据Frost & Sullivan预测,2021年中国CAR-T的市场规模约为人民币2亿元,2030年将增至人民289亿元,2022年至2030年的复合年增长率为45.0%。

截至2023年3月共有8款CAR-T产品上市。其中,6款为CD19 CAR-T产品,2款为BCMA CAR-T产品,适应症主要集中于血液瘤领域,实体瘤CAR-T尚待突破。另有3款NDA中
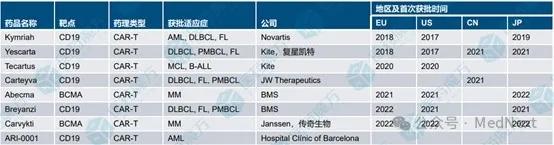
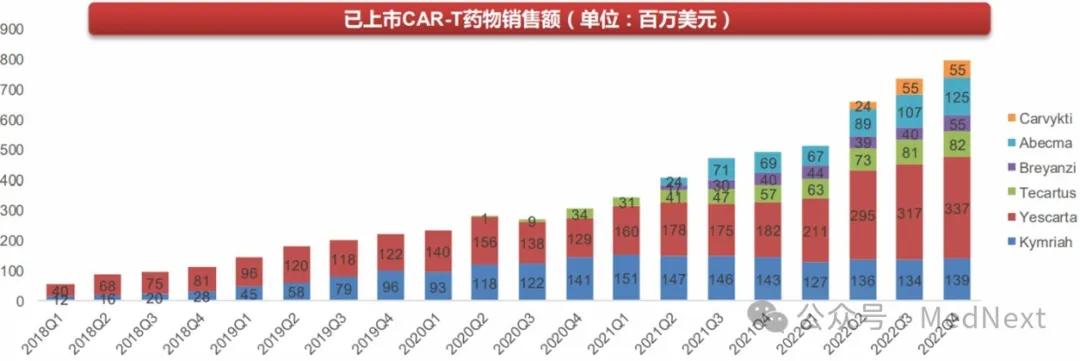
已上市CAR-T药物

正在NDA上市药物
截至2023Q1,CAR-T在研项目累计1332个。有435例处于临床前阶段,8例正在申报临床。877例正处于临床阶段,其中,604例处于I期临床,213例处于I/II期临床,55例处于II期临床,4例处于II/III期临床,1例处于III期临床。另有4例正在申请上市,8例已经成功上市,上市项目均针对血液瘤。

在研CAR-T项目及热门靶点
产业链图谱:CAR-T产业链可划分为上、中、下游产业3个环节,以及贯穿整个流程的生产规范及冷链物流配送体系。上游为流式细胞仪等设备,用于T细胞分离、活化、培养等步骤的试剂及耗材以及细胞因子等原、辅料生产商。中游为CAR-T疗法的研发;下游为细胞治疗的临床试验开展阶段。最终将CAR-T产品销售给血液瘤、实体瘤等癌症患者。

CAR-T细胞疗法机遇与挑战
挑战:
1.缺乏肿瘤特异性靶抗原
CAR-T疗法的有效性主要依赖于对肿瘤相关抗原(TAA)的识别。不同于血液肿瘤常见的CD19、BCMA等靶点,在实体瘤中很难发现特异性的TAA,大多数TAA不仅在癌细胞表面高度表达,也在正常细胞上表达,因而CAR-T疗法面临着攻击正常细胞的“脱靶效应”(on-target,off-tumor)困境。实体瘤细胞的抗原异质性是限制靶点选择的又一关键因素,单靶点的CAR-T产品难以根除同一肿瘤病灶中的所有肿瘤细胞。
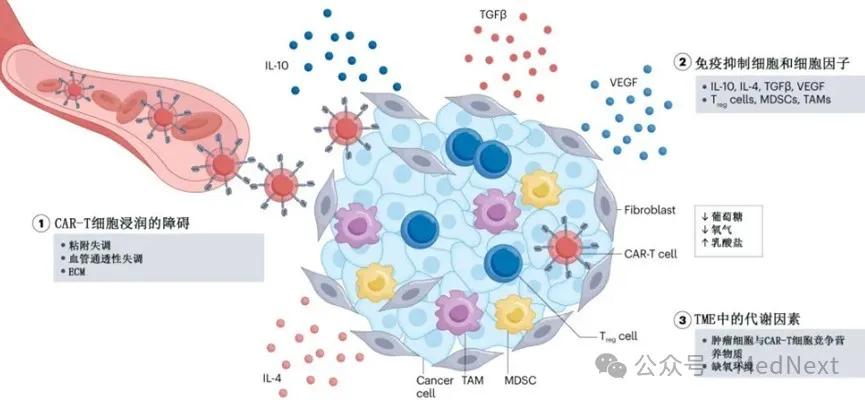
2.T 细胞的转运及肿瘤浸润障碍
消除实体瘤的关键是将CAR-T细胞转运至肿瘤细胞表面,以便与靶抗原结合并发挥杀伤作用。但实体瘤所处的微环境极其复杂,对CAR-T细胞的浸润、活性及功能有不同程度的抑制。实体瘤微环境中高度异常的血管和基质结构被认为是阻碍CAR-T细胞浸润的关键因素。与正常组织相比,肿瘤血管常呈不规则形状并伴有不同程度塌陷,且肿瘤基质更为致密,两者共同形成的物理屏障导致CART难以到达肿瘤部位发挥功能。
3.抑制性的肿瘤微环境
即便CAR-T细胞能到达实体瘤部分,其功效也会因肿瘤免疫微环境(TME)的免疫抑制作用而大幅降低。首先,TME 中存在着一些抑制因子(PGE2、TGF -β、IL-6和IL-10等),可抑制进入肿瘤内部的CAR-T细胞的活性。同时,TME 中的抑制性免疫细胞等,也可生成一些免疫抑制分子。此外,肿瘤细胞还能够通过上调表面抑51制受体,如程序性死亡配体-1(PD-L1)等,利用内在的负调控机制来降低CAR-T细胞活性,导致TME中的免疫耐受。最后,肿瘤细胞糖酵解使肿瘤微环境呈现缺氧、酸性和营养缺乏的状态,使得CAR-T细胞更加难以存活,导致T细胞耗竭。
机遇:
1.多靶点CAR-T疗法
即T细胞同时表达2个或以上受体,两者各自发挥功能或协同发挥功能,可一定程度上提高抗原覆盖率、克服抗原逃逸,提高靶抗原特异性和持久性,一种抗原丢失后仍能保持肿瘤杀伤能力。
2.T细胞亚群选择
目前的生产工艺,通常使用来自患者的一群功能不同的异质性T细胞。然而,有实验表明某些T细胞亚群可能比更有效,比如γδT细胞提供第一道更快速的防御线,CD26highCAR-T细胞能分泌更多的细胞因子水平,中央记忆T细胞更具持久性等等,因此,优选T细胞类型也是CAR-T疗法的创新方向。
3. 拓展其他疾病领域的应用
Georg Schett团队于2021年和2022年先后报道了靶向CD19的CAR-T细胞用于治疗SLE的积极结果,为CAR-T敲开了通向自免的大门,同时也有研究者在探究基于CAR的细胞疗法治疗自免、纤维化疾病、代谢性疾病(如糖尿病)的可能。
参考:西南证券,公司官网,医药魔方等
声明:本文仅代表作者个人观点,不构成投资和立项建议。
本公司产品推荐:
1.18111-34-7 https://www.bicbiotech.com/product_detail.php?id=5218
2.911417-87-3 https://www.bicbiotech.com/product_detail.php?id=5850
3.2230198-02-2 https://www.bicbiotech.com/product_detail.php?id=5852
4.1639939-40-4 https://www.bicbiotech.com/product_detail.php?id=5853
5.1629869-44-8 https://www.bicbiotech.com/product_detail.php?id=5854




