自19世纪以来,感染性疾病始终是威胁人类健康和社会稳定的关键公共卫生挑战,其发生与流行不仅受病原体变异驱动,还与全球人口流动加速、公共卫生条件差异及医疗技术进步水平密切相关。本文重点梳理了结核病领域的药物研发进展,分析不同作用机制和创新策略的临床价值与演进趋势,并结合我国抗感染药物研发的整体格局,总结本土创新取得的阶段性成果与面临的主要挑战,以期为系统把握感染性疾病药物研发的全球态势和中国路径提供参考。
结核病(Tuberculosis)是由结核菌感染引起的一种慢性传染性疾病,在全球广泛流行,肺结核(Pulmonary tuberculosis)是结核病最主要的类型。结核病的病原菌为结核菌复合群,包括结核分枝杆菌、牛分枝杆菌、非洲分枝杆菌和田鼠分枝杆菌,人肺结核的致病菌90%为结核分枝杆菌。世界卫生组织(WHO)2025年全球结核病报告显示,2024年全球有1070万新发结核病患者,发病率为131/10万;结核病导致超过120万人死亡,再次成为传染病中的“头号杀手”。我国结核病疫情也不容乐观,结核病发病率和死亡率尽管有下降趋势,但离终止结核病的目标还有很大差距。
上市药物
抗结核药物临床应用已逾半个世纪,对于初治敏感性肺结核患者,采用一线抗结核药物进行6个月规范治疗的治愈率可达85%。然而,由于耐药结核病患者对多数一线抗结核药物产生耐药性,导致整体治疗成功率降至60%以下。传统抗结核药物受限于冗长的疗程、严重不良反应及日益严峻的耐药性,亟须开发新型高效治疗方案。目前已经上市的抗结核新药包括贝达喹啉(2012年美国首批、2016年中国获批)、德拉马尼(2014年欧盟首批、2018年中国获批)和普托马尼(2019年美国首批、2024年中国获批)等,但由于其价格较为昂贵,且贝达喹啉已经发现有耐药情况,因此,开发研制新抗结核药物显得尤为重要。
贝达喹啉属于二芳基喹啉类药物,2012年12月,美国FDA因其具有良好的有效性和安全性而加速批准了其用于耐多药结核病(Multidrugresistant tuberculosis,MDRTB)的治疗。贝达喹啉在体内和体外对耐多药结核分枝杆菌具有强大的杀菌作用,其作用机制主要是通过抑制结核分枝杆菌三磷酸腺苷(ATP)合成酶发挥作用。ATP合成酶是一种位于结核分枝杆菌线粒体内膜的关键酶,主要产生能量为生长中的结核分枝杆菌细胞的合成、分解等代谢反应提供能量,而贝达喹啉正是通过与ATP合成酶F区的低聚/蛋白脂亚基c或£相结合,从而影响ATP合成酶质子泵的活性,导致ATP合成受阻,进而阻止结核分枝杆菌获得ATP能量供应以达到杀菌目的,但贝达喹啉对人类ATP合成酶不敏感,这就保证了贝达喹啉基于靶标的毒性以及与人类ATP合成酶的相互作用可能性极小。
然而,贝达喹啉的耐药问题不容忽视,耐多药患者中基线的表型耐药率为2.4%。为减少耐药性的发生,在研究设计时的方案很重要。在一项回顾性观察研究中,Barilar等对莫桑比克704株耐利福平结核分枝杆菌进行了全基因组测序。有61株(9%)对贝达喹啉耐药。贝达喹啉耐药率从2016年的3%上升到2021年的14%。此外,部分新的抗结核药物会延长QT间期,增加心律失常和心源性猝死的风险。Jin等采用观察性前瞻性队列,发现在接受贝达喹啉或德拉马尼治疗的患者中,前6个月按心率校正的QT间期(QTc)平均最大增加37.5ms(IQR:17.8~56.8ms)。在给药期间,基于贝达喹啉和德拉马尼的方案显示出相似的QTc增加。抗结核药物数量的增加与QTc的增加有关,但在停药后趋于基线值。
德拉马尼为硝基二氢咪唑类衍生物,其主要通过抑制结核分枝杆菌(MTB)细胞壁成分甲氧基分枝杆菌酸和酮基分枝杆菌酸的合成,扰乱细胞壁的合成,从而促进药品渗透入MTB中发挥杀菌作用,此作用机制对处于复制、休眠期的MTB及胞内MTB亦有效。此外,有研究表明MTB的有氧呼吸可被德拉马尼抑制,提示药物可能通过抑制MTB有氧呼吸导致呼吸衰竭从而发挥杀菌作用。在口服德拉马尼4~8h后,血药浓度可达峰值,短时间内可暴露出强大的体外杀伤能力,对MTB有强抑制作用。
在一项前瞻性多中心研究中,有608例耐多药/利福平耐药结核病(MDR/RR-TB)患者入组。在24周德拉马尼治疗期间内共有325例(53.5%)报告了710例次不良反应,发生频率最高的前6位依次是血液系统损害(143例,23.5%)、心电图QT间期延长(114例,18.8%)、肝毒性(85例,14.0%)、胃肠道反应(41例,6.7%)、周围神经病变(25例,4.1%)、精神障碍(21例,3.5%)。心电图QT间期延长大多发生在第12周,其中严重不良反应21例(3.5%);精神障碍患者7例(1.2%),其中严重精神障碍者有2例(0.3%)。含德拉马尼方案安全性总体良好,但我国患者人群中QT间期延长的发生率高于国外的相关报道。
普托马尼是一种口服硝基咪唑类抗菌药,作为BPaL(贝达喹啉、普托马尼和利奈唑胺)方案的一部分用于耐药结核治疗,由全球结核病药物开发联盟(TB Alliance)根据诺华公司的许可开发。普托马尼最初于2019年在美国获批,随即在全球包括欧盟、非洲、美洲、亚洲等地区推广,目前已有60多个国家或地区获批使用。随着普托马尼上市后的不断研究,BPaL方案的有效性和安全性也得到了印证,在WHO耐药指南2022年版中,指南明确推荐了BPaLM/BPaL方案(氟喹诺酮类敏感的患者治疗中加莫西沙星)用于耐多药/利福平耐药患者的治疗,含贝达喹啉、普托马尼、利奈唑胺的治疗方案也成了指南推荐的唯一一个6个月治疗方案。作为目前全球上市最新的抗结核药物,普托马尼具有多重作用机制。普托马尼通过抑制霉菌酸的生物合成并阻断细胞壁的合成,在有氧条件下杀灭活跃复制期的细菌;普托马尼通过释放一氧化氮引起的呼吸系统中毒及伴随的细胞内三磷酸腺苷水平下降,抑制厌氧条件下非复制细菌。最新研究显示,普托马尼靶向戊糖磷酸化途径,造成磷酸戊糖的积累,导致甲基乙二醛的毒性蓄积,使细胞生长停滞。这项研究证实,普托马尼具有与用于治疗结核病的其他药物完全不同的作用机制。多重作用机制使普托马尼具有强大的杀菌能力和灭菌能力,进而确保在疗程缩短的情况下具有足够高的有效率。在已完成的Ⅱ/Ⅲ期临床试验中,普托马尼表现出良好的疗效及安全性。目前已完成的重点临床试验包括:NiX-TB、ZeNiX、SimpliciTB和TB-PRACTECAL等多个临床试验。这些试验也作为WHO指南推荐BPaLM/BPaL方案的证据支撑。
在研药物
近年来,针对耐药结核病治疗需求的不断增加,全球抗结核新药研发持续升温,多个具有新作用机制的候选药物在临床阶段取得积极进展(表1)。总体来看,当前在研抗结核药物中,以十异戊二烯基磷酸-β-D-核糖2'-差向异构酶(DprE1)抑制剂和新型恶唑烷酮类蛋白质合成抑制剂最为活跃,同时,一些具有新靶标或协同增敏机制的小分子药物也逐步进入临床研究阶段。
表1:部分在研抗结核病药物
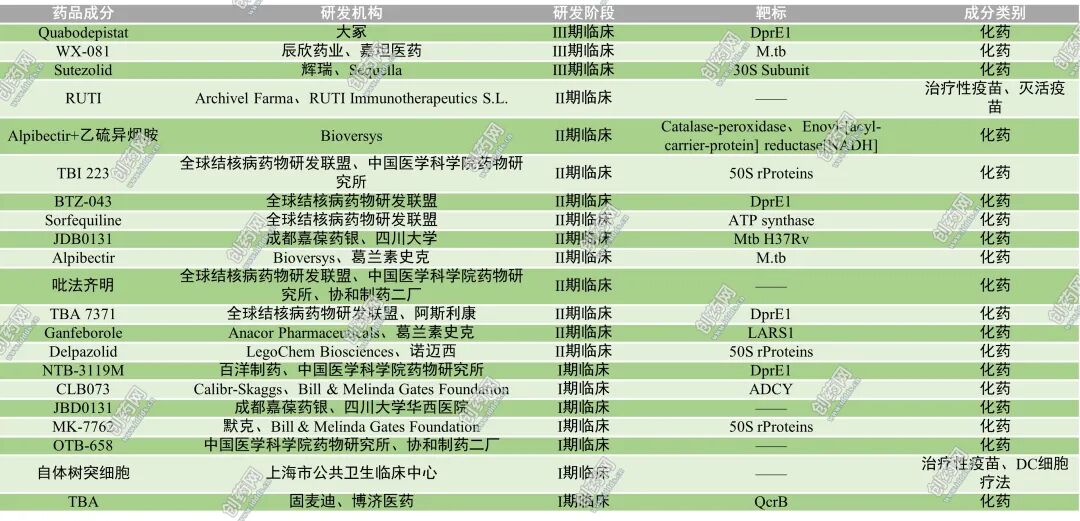
首先,DprE1抑制剂是近年来最受关注的抗结核药物类别之一。DprE1是结核分枝杆菌细胞壁阿拉伯聚糖生物合成途径中的关键酶,抑制该酶可阻断阿拉伯聚糖的生成,从而干扰细胞壁结构的形成并导致细菌死亡。因此,这类药物对药物敏感型和耐药型结核分枝杆菌均具有显著的杀菌活性。目前临床进展较快的代表药物包括Quabodepistat和BTZ-043。2025年4月,The Lancet Infectious Diseases报道了一项随机对照临床研究,评估Quabodepistat联合贝达喹啉和德拉马尼治疗成人肺结核的疗效与安全性。该研究构建了近50年来首次完全由新药组成的抗结核联合治疗方案,结果显示该方案安全性和耐受性良好,并具有较强的早期杀菌活性,具有进一步开展大规模临床研究的潜力。此外,The Lancet Microbe于2025年2月发表的一项Ⅰb/Ⅱa期临床试验结果显示,BTZ-043在结核患者中表现出良好的安全性、药代动力学特征及抗菌活性,进一步验证了DprE1抑制剂作为新型抗结核药物的重要潜力。
其次,新型恶唑烷酮类蛋白质合成抑制剂是另一类研发进展迅速的抗结核候选药物。这类能够改善微粒体和肝细胞的稳定性,对CYP酶系统没有抑制作用,口服生物利用度高,对敏感和耐药结核分枝杆菌的抗菌活性等于或优于利奈唑胺,但其安全性比利奈唑胺好。当前进入临床研究阶段的代表性药物包括Delpazolid、Sutezolid、TBI-223和MK-7762等。2025年7月,The Lancet Infectious Diseases同期发表两项Ⅱb期临床研究,分别评估Delpazolid和Sutezolid在肺结核治疗中的疗效。研究结果显示,两种药物在联合贝达喹啉、德拉马尼和莫西沙星组成的方案中均表现出良好的抗菌效果和安全性。这些新型恶唑烷酮类药物有望减少或替代长期使用利奈唑胺所带来的毒性问题,未来可能成为耐多药结核病治疗的重要组成部分,并对现有治疗方案(如WHO推荐的BPaLM方案)形成补充或替代。
除上述两大热点机制外,一些新靶标抗结核药物也逐渐进入临床研究阶段。例如,Alpibectir是靶向分枝杆菌转录调节因子的小分子药物,其作用于VirS,从而增加乙硫异烟胺在体外和体内的生物活性。通过刺激非传统的MymA通路,Alpibectir克服了EthA突变引起的耐药。在一项Ⅰ期、双盲、随机、安慰剂对照研究中,Alpibectir首次在人体口服给药。结果显示Alpibectir的耐受性普遍良好,在单次剂量递增或多次剂量递增试验的参与者中未发生严重不良事件。
此外,Ganfeborole代表了一类新的苯并噁硼唑类抗结核药物,也是首个被发现的结核分枝杆菌亮氨酸-tRNA合成酶抑制剂。一项Ⅱa期试验中评估了Ganfeborole在利福平敏感初治肺结核患者中的有效性和安全性,认为Ganfeborole已证实有对结核分枝杆菌的杀菌活性和可接受的安全性,是肺结核联合治疗的潜在候选药物。
总体来看,当前抗结核药物研发正逐步从传统抗菌机制向新靶标与新作用机制拓展,并通过多药联合策略优化治疗效果。随着这些候选药物临床研究的持续推进,未来有望进一步缩短结核病治疗周期、降低毒副作用,并改善耐药结核病患者的治疗结局。
【参考资料】
1. Fuchs SP, Mondragon PG, Zabizhin R, et al. Transient rapamycin treatment avoids unwanted host immune responses toward AAV-delivered anti-HIV antibodies. Nat Commun, 2025, 16(1): 8906.
2. Wallis ZK, Wei Y, Ceraso LM, et al. Novel perineural pathways and the dynamics of SIV-infected macrophage trafficking out of the central nervous system. Am J Pathol, 2025, 195(11): 2233-2246.
3. 朱彪, 何玲玲. 抗人类免疫缺陷病毒药物的新进展. 浙江医学, 2025, 47(9): 897-902.
4. 夏玉, 孙彦莹, 康东伟, 等. 基于靶标结构的抗艾滋病药物研究进展. 中国药物化学杂志, 2025, 35(1): 39-58.
5. 舒富艳, 杨铭. 贝达喹啉治疗耐多药结核病的研究进展. 临床肺科杂志, 2023, 28(2): 286-290.
6. 阿卜力米提·阿卜杜喀迪尔, 李佩波, 谢建平. 2024年全球结核病药物研发进展: 多靶点策略、耐药机制突破与个体化治疗. 结核与肺部疾病杂志, 2025, 6(5): 587-597.
7. 任智楠, 彭旭清, 汪洁, 等. 终极武器, 极速治愈普托马尼加速实现“终结结核”目标. 第35届中国防痨协会全国学术大会暨第四届中国防痨科技颁奖大会论文汇编(临床篇). 沈阳红旗制药有限公司, 2024: 161-162.
8. 丁香园Insight数据库, 检索日期: 2026年3月10日.
免责声明:本文仅作知识交流与分享及科普目的,不涉及商业宣传,不作为相关医疗指导或用药建议。文章如有侵权请联系删除。
本公司产品推荐:
1.13558-31-1 https://www.bicbiotech.com/product_detail.php?id=6537
2.21018-71-3 https://www.bicbiotech.com/product_detail.php?id=6538
3.960373-35-7 https://www.bicbiotech.com/product_detail.php?id=6539
4.1418610-53-3 https://www.bicbiotech.com/product_detail.php?id=6540
5.21658-70-8 https://www.bicbiotech.com/product_detail.php?id=6541




